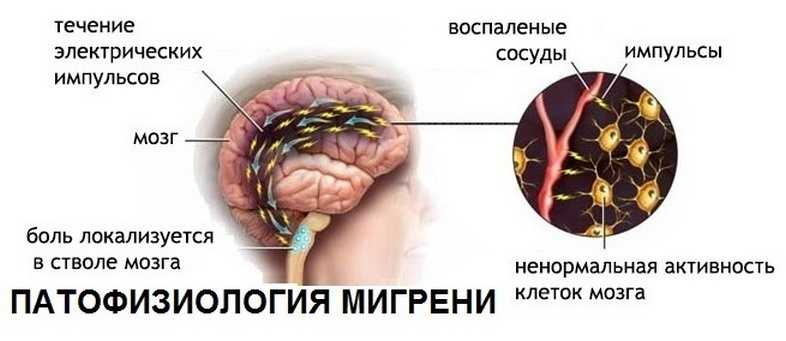
Мигренью принято называть неврологическое заболевание основным признаком которого является сильная головная боль, возникающая с одной стороны. По статистике каждый сотый житель планеты периодически сталкивается с подобными приступами. При этом около 80% больных – женщины, что медики связывают с частым изменением их гормонального фона.
Во время обострения у пациента резко снижается работоспособность. Опасности для жизни мигрень не представляет, однако ее приступ способен надолго вывести человека из нормального ритма жизни.
Читайте подробную статью: Что такое мигрень и от чего она бывает?
Особенности проявления мигрени
Мигрень проявляется приступообразными интенсивными болями в одной части головы. Чаще всего это область глаз, лба или висков. Нередко приступы сопровождаются тошнотой или рвотой.
У человека возникает свето- и шумобоязнь. Различают 2 формы мигрени:
- С аурой.
- Без ауры.

Продолжительность приступов может быть разной и в среднем составляет от нескольких часов до нескольких дней. Если у женщины впервые появились признаки мигрени – это еще не является поводом для постановки диагноза. Чтобы врач подтвердил наличие мигрени, подобные приступы должны происходить неоднократно.
Чаще всего заболевание фиксируется у молодых женщин детородного возраста. В то время как после наступления климакса, мигренозные боли исчезают.
Причины мигрени у женщин
Однозначного ответа, в чем заключается причина, и почему возникают приступы мигрени у женщины, медики до сих пор не дали. У 70% больных прослеживается наследственная предрасположенность. Считается, что головная боль появляется из-за изменения диаметра сосудов, расположенных в голове. Приступу предшествует спазм артерий и нарушение кровоснабжения некоторых участков мозга. После которого происходит расширение сосудистых стенок.
Непосредственно перед возникновением приступа в мозге повышается уровень серотонина. Это вещество провоцирует непродолжительный спазм сосудов головного мозга. Чтобы устранить избыток этого вещества, организм человека начинает продуцировать нейропептиды, главная задача которых состоит в расширении стенок спазмированного сосуда. После нормализации уровня серотонина болевые ощущения исчезают.
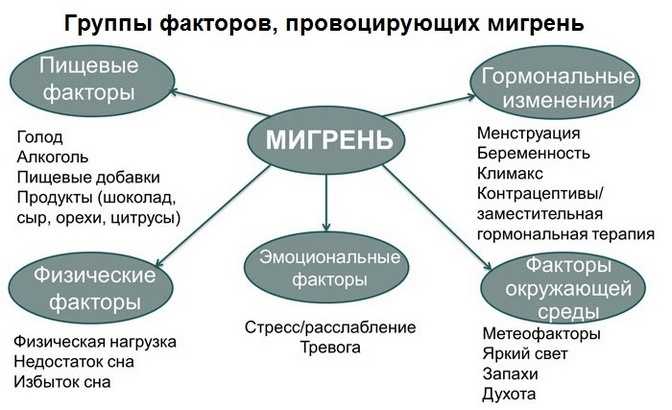
К факторам риска, которые вызывают признаки болезни, относят:
- Малоподвижный образ жизни.
- Загрязнение окружающей среды и повышенный уровень возникновения стрессов, что характерно для жителей мегаполисов.
- Заболевания гипертензией, бронхиальной астмой или проблемы в работе органов ЖКТ.
Спровоцировать начало приступа способны:
- Смена погоды (порывы ветра, перепады атмосферного давления, жара).
- Чрезмерное употребление кофеинсодержащих напитков.
- Стресс.
- Избыток в продуктах питания консервантов и пищевых добавок.
- Употребление в пищу некоторых продуктов: твердый сыр, шоколад, яйца, орехи, цитрусы, помидоры, жирные продукты и алкоголь.
- Курение.
- Нарушение сна.
Как правильно курить кальян чтобы не болела голова?
Читайте в подробной статье /vidy/posle-kalyana-bolit-golova.html.
- Длительный перерыв между приемами пищи.
- Высокие физические нагрузки.
- Пребывание в шумном помещении или условиях мерцающего и яркого света.
- Хронические заболевания в стадии обострения.
- Вестибулярные раздражители (перелет на самолете, катание на аттракционах и т. д.).
- Прием некоторых лекарств («Ранитидин», «Нитроглицерин» и т. д.).
- Гормональные изменения (использование гормональных таблеток, овуляция, менструация и т. д.).
Об основных признаках мигрени рассказывает врач-невролог, директор Центра лечения головных болей Елена Разумовна Лебедева:
Симптомы заболевания
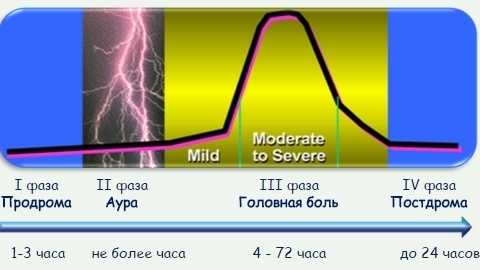
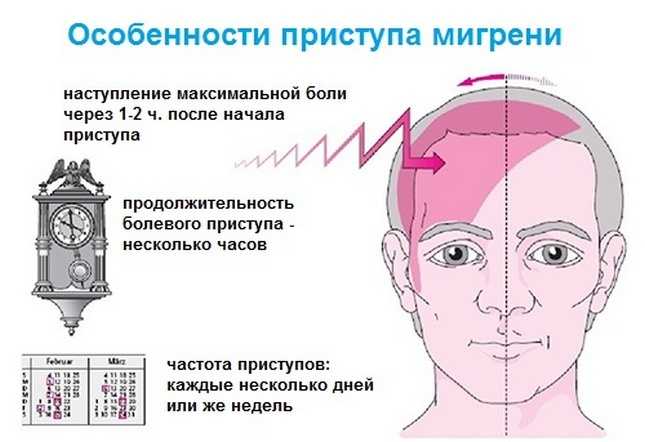
Признаки мигрени у женщин развиваются постепенно. Вначале появляется дискомфорт в голове, который со временем перерастает в интенсивную боль. Это может занять от 20-30 минут до 1-2 часов. После достижения своего пика, болевые ощущения длятся от нескольких часов до нескольких дней. Мигрень сильно изматывает человека.
Обычно боль бывает односторонней, но с развитием заболевания, может наблюдаться чередование сторон. Реже встречается ее двухсторонняя локализация. Если неприятные ощущения всегда возникают только в одном месте, пациенту необходимо дополнительное обследование, так как такие проявления могут свидетельствовать о развитии другой патологии.
Как правило, приступ мигрени имеет пульсирующий характер, однако возможно чувство распирания или давления в голове. Даже незначительное движение или попытка перевести взгляд в другую сторону, приводит к усилению проявлений болезни. Вначале боль может ощущаться в области висков. Позже она распространяется на лоб и глаза.
В такие моменты женщину мучает тошнота, которая иногда приводит к рвоте. Больные жалуются на непереносимость любых запахов, усиливающих чувство тошноты. Также приступ усиливают яркий свет и громкие звуки. В результате пострадавший пытается уединиться, лечь в постель и устранить любые источники света и звука.
В некоторых случаях у больного наблюдается сонливость. Хорошо, если женщине удается заснуть, потому что после сна, обычно болевые ощущения ее покидают. Во время приступа возможны вегетативные проявления:
- Чувство жара или озноб.
- Повышение температуры.
- Учащенное сердцебиение.
- Бледность кожных покровов.
- Повышенная потливость.
- Ощущение нехватки воздуха.
- Сухость во рту.
- Расстройство стула или учащенное мочеиспускание.
- Зевота.
- Потеря сознания.
Такие проявления могут иметь разную интенсивность. Нужно учесть, что они возникают не одновременно или могут вообще не потревожить больную.
Исходя из частоты возникновения мигрени, выделяют такие стадии болезни:
- Легкая – появляется несколько раз в течение года.
- Средняя – встречается 1-2 раза в месяц.
- Тяжелая – боль может повторяться несколько раз в неделю.
- Хроническая – возникает более 15 раз в течение одного месяца на протяжении 3 месяцев.

Первые симптомы могут появляться за несколько часов до начала приступа. К ним относят:
- Раздражительность и резкая смена настроения.
- Изменение двигательного поведения. Женщина может становиться слишком активной или, наоборот, медлительной.
- Беспричинная усталость.
- Снижение концентрации внимания и замедление мышления.
После того как мигрень отступает, пациент ощущает постприступные симптомы, которые проявляются в виде усталости, сложности с концентрацией внимания, мышечной боли. Их продолжительность имеет индивидуальный характер и может продолжаться до нескольких дней. В то же время можно заметить прямо пропорциональную зависимость между продолжительностью постприступного периода и интенсивности болевых ощущений, а также продолжительности мигрени.
Разновидности мигрени
Различают 2 вида приступов:
- Простые – без ауры. Встречается в 80% случаев.
- Классические с характерной аурой.
Аурой называют симптомы неврологического характера, которые появляются перед началом болевого синдрома. Она может возникнуть за 5-60 минут до начала приступа. Если возникает несколько подобных симптомов, то продолжительность ауры может быть больше. Симптомы ауры у пациента всегда одинаковые, поэтому женщина прослеживает закономерность: возникновение таких симптомов, затем приступ спустя определенный промежуток времени. Головную боль в таком случае можно предотвратить, вовремя приняв лекарство.
Различают такие разновидности ауры:
- Офтальмическая. При этом женщина видит точки, вспышки или другие образы перед глазами. В некоторых случаях меняется поле зрения.
- Ретинальная – отсутствие зрения на один или сразу два глаза, которое возникает внезапно.
- Офтальмоплегическая – больная отмечает двоение в глазах, нарушение движения глазами.
- Чувствительная – возникает онемение, чувство покалывания или жжения в пальцах, которое позже переходит на всю поверхность руки, язык и часть лица.
- Речевая – невозможность говорить или понимать речь.
- Двигательная – появление слабости мышц.
- Вестибулярная – головокружение, которое может привести к падению.
- Базилярная – характерна для девочек-подростков. Проявляется головокружением, нарушением речи, шумом в ушах, появлением яркого света, после чего происходит временная потеря зрения. Около 30% больных теряют сознание.
- Вегетативная или паническая проявляется в виде панической атаки.
Иногда может быть аура без дальнейшего развития головных болей. Возможно одновременное начало ауры и мигрени.
У женщин существует менструальная мигрень, которая появляется с началом менструации и в другое время не встречается. Ее возникновение связывают с резким падением уровня эстрогена в этот период.
Не пропустите полезное видео, в котором опытные врачи расскажут больше об особенностях женской проблемы:
Лечение приступа и межприступная профилактика
Единого медицинского препарата, который помог бы всем без исключения во время очередного приступа не существует. Иногда женщине удается сразу найти подходящее лекарство, а в некоторых случаях, на это требуется длительное время.
В этой статье мы выбираем лучшие препараты от мигрени.
Быстро купировать приступ помогают таблетки «Папазола». Снизить боль способна барокамера и ванна (горячая или холодная, в зависимости от индивидуальных особенностей больного).
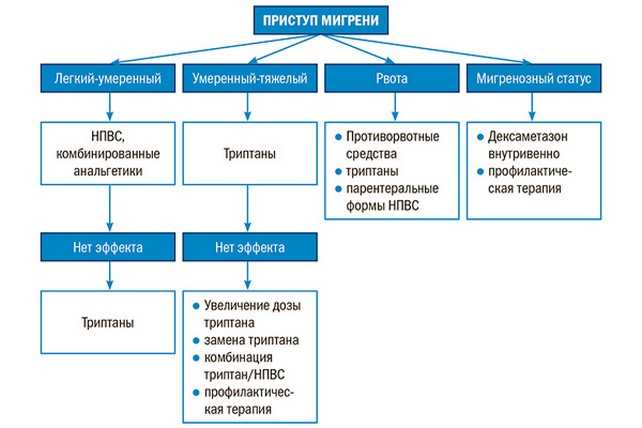
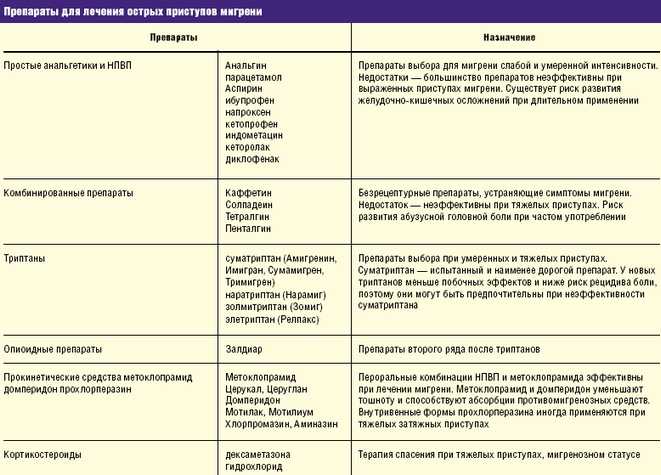
Снять приступ помогают такие препараты:
- Одновременный прием анальгетика, противорвотного средства и нестероидного противовоспалительного препарата. Такое лечение оказывается эффективным в 40% всех случаев мигрени.
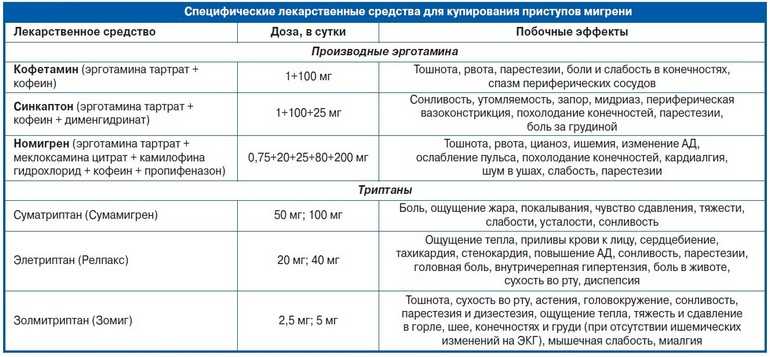
- «Золмитриптан» в дозировке 2,5 мг. Таблетки быстро снимают болевой синдром.
- «Суматриптан» эффективен в 80% случаев. Таблетки начинают действовать спустя несколько часов после приема. В случае возникновения рвоты, может использоваться в виде аэрозоля или вводиться подкожно.
- «Наратриптан» в дозировке 2,5 мг снижает возможность рецидива.
Лечение мигрени заключается в устранении ее симптомов и профилактике их повторного появления. При этом в терапии нуждается каждый, а профилактика требуется только 1 из 10 пациентов. К ним относят тех женщин, которые страдают проявлениями заболевания чаще 2 раз в месяц.
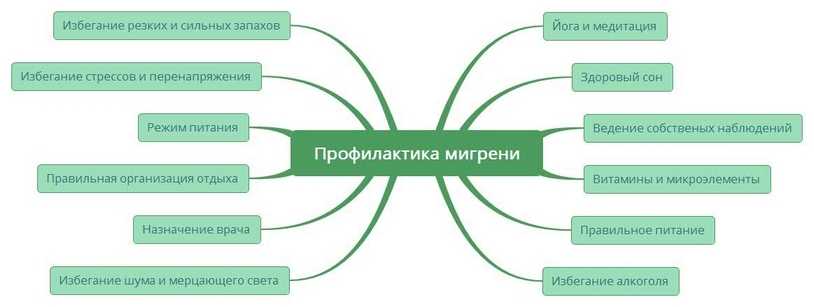
Людям с таким диагнозом необходимо тщательно пересмотреть свой образ жизни и по возможности минимизировать ситуации, которые становятся причиной развития боли. Это значит, что нужно строго соблюдать режим труда, выделяя время для полноценного отдыха. Также нужно отказаться от курения, вести здоровый образ жизни, ограничить употребление в пищу продуктов, которые могут стать причиной мигрени и избегать мест с ярким, мерцающим светом или повышенным уровнем шума. Соблюдение этих рекомендаций существенно снизит вероятность приступов.
Если врач увидит связь между симптомами мигрени и приемом гормональных контрацептивов, женщине будет рекомендовано подобрать другой метод контрацепции.
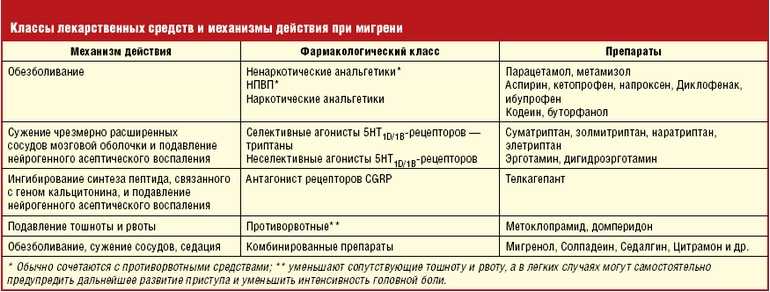
Все медикаменты, которые принято назначать при мигрени можно разделить на две группы: специфического (предназначены для устранения приступа) и неспецифического (обезболивающие препараты) действия. К неспецифическим относят:
- Комбинированные или простые анальгетики: «Пенталгин», «Аспирин», «Седалгин» и т. д.
- Нестероидные противовоспалительные препараты: «Ибупрофен», «Индометацин» и т. д.
К специфическим лекарствам относят:
- Агонисты серотонина (группа триптанов): «Наратрипин», «Суматриптан» и т. д.
- Препараты спорыньи: «Дигидергот», «Эрготамин», «Кофетамин» и т. д.
Агонисты серотонина сегодня признаны наиболее эффективными при симптомах мигрени. Их действие заключается в препятствии расширению сосудов. Медикаменты используют для лечения только этого заболевания. Препараты спорыньи оказывают воздействие на гладкую мускулатуру и сужают сосуды.
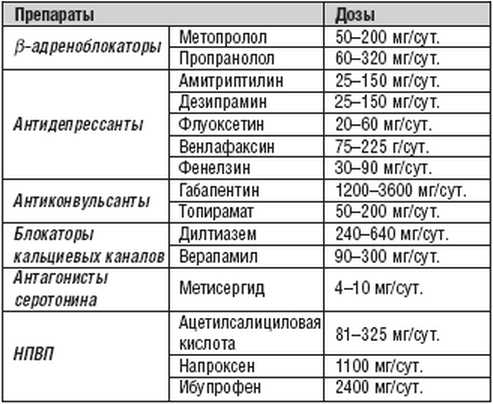
Чтобы не допустить нового проявления мигрени, межу приступами рекомендовано принимать:
- Антагонисты серотонина («Метисергид»).
- Антидепрессанты («Пароксетин», «Амитриптилин»).
- β-адреноблокаторы («Лопресол», «Атенолол»).
- Антиконвульсанты («Топиромат», «Габапентин»).
- Блокаторы кальциевых каналов («Нимодопин»).
- Нестероидные противовоспалительные препараты.
Принимать такие таблетки необходимо на протяжении длительного периода времени (не менее 2 месяцев). После этого врач проведет оценку частоты появления симптомов заболевания, их интенсивность и влияние на общую трудоспособность.
Существуют и немедикаментозные способы лечения мигрени:
- Аутотренинг.
- Иглорефлексотерапия.
- Чрезкожная электронейростимуляция.
- Рациональная психотерапия.
Несмотря на разнообразие препаратов, не все из них могут быть одинаково полезны и эффективны. Поэтому самостоятельно применять их не рекомендуется. Советы о лечении приступов мигреней дает врач-невролог Шперлинг Михаил Моисеевич:
В большинстве случаев, такие способы лечения дают возможность снизить количество медикаментов, а иногда даже вовсе обойтись без них.
Медики разработали основные рекомендации тем, у кого приступы мигрени случаются достаточно часто:
- Необходимо полностью избавиться от искусственных стимуляторов. Некоторые пытаются справиться с болезнью, повышая физические нагрузки, усиленно занимаясь в спортзале или употребляя энергетические напитки. Вначале, состояние может улучшиться, однако со временем недостаток энергии провоцирует ухудшение состояния.
- Важным источником энергии является полноценный сон, поэтому ночью нужно спать не менее 8 часов.
- Пациентам с мигренью нужно полностью исключить кофе и спиртные напитки.
- Питание должно быть полноценным, а перерыв между приемами пищи не должен превышать 5-6 часов. В меню не должно быть копченостей, полуфабрикатов, жирных и острых блюд. При этом расширить рацион можно при помощи овощей, фруктов, мяса, молочных продуктов.
- Женщинам старше 30 лет необходимо снизить интенсивность спортивных тренировок, больше времени проводить на свежем воздухе.
Мигрень сегодня является достаточно распространенной проблемой, знакомой многим женщинам. В результате у пациента нарушается работоспособность и привычный ритм жизни. Чтобы устранить симптомы заболевания, больной требуется комплексное лечение, которое подбирается индивидуально. Не менее важно соблюдать профилактические меры, которые помогут не допустить развития очередного приступа.